PHẪU THUẬT HARTMANN MỔ HỞ
A. TỔNG QUAN:
I/ Kiến thức chung:
Thủ thuật Hartmann liên quan đến việc cắt trực tràng-đại tràng sigma với việc tạo hậu môn phân tạo. Thủ thuật này được mô tả đầu tiên bởi BS Henri Albert Hartmann lần họp thứ 30 của Hiệp hội phẫu thuật Pháp năm 1921. BS Hartmann đã báo cáo 2 BN có ung thư ở đại tràng sigma gây tắc ruột, mà ông ta đã điều trị bằng cách thực hiện mổ hở với việc tạo hậu môn nhân tạo ở đầu gần và cắt đại tràng sigma với việc đóng gốc trực tràng.
BS Hartmann đã phát triển thủ thuật này như 1 đáp ứng cho tình trạng tỷ lệ tử vong cao liên quan với phẫu thuật cắt bỏ phúc mạc bụng được mô tả bởi Miles năm 1908. Với thủ thuật Hartmann, tỷ lệ tử vong do phẫu thuật là 8,8% ( so với 38% của phẫu thuật Miles) vì “ các trường hợp không có biến cố như trường hợp cắt 1 cái ruột thừa lạnh”
II/ Chỉ định:
Mặc dù thủ thuật Hartmann được phát triển đầu tiên để điều trị carcinoma tuyến đại tràng xa, nhưng các chỉ định của nó cũng phát triển theo thời gian.
1. Viêm túi thừa có biến chứng:
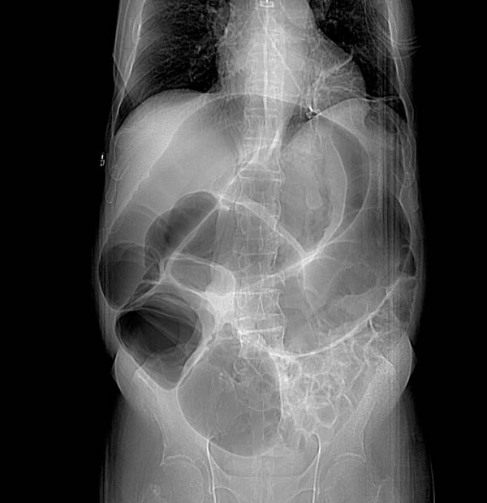
Gần đây, chỉ định thường gặp nhất của thủ thuật Hartmann là viêm túi thừa có biến chứng ( xem hình dưới đây). Túi thừa là phần lộn ra ngoài nhỏ của đai tràng ( đường kính từ 0,5 đến 1 cm) xuất hiện tại nơi mà có mạch máu xuyên qua giữa dải mạc treo ruột đơn và bờ đối bên của dải mạc treo ruột.
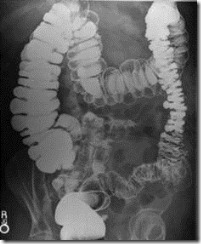
Bơm barium giúp chỉ điểm bệnh lí túi thừa
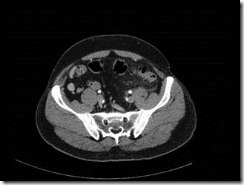
Viêm túi thừa không áp xe
Phổ rộng của các triệu chứng liên quan đến viêm túi thừa dẫn đến việc tạo ra hệ thống phân loại Hinchey. Trong hệ thống này, viêm túi thừa có biến chứng được phân giai đoạn như sau:
o Giai đoạn I: Viêm túi thừa với áp xe cạnh đại tràng (xem hình dưới đây)
o Giai đoạn II: Viêm túi thừa với 1 ổ áp xe ở xa ( đáy chậu hoặc sau phúc mạc)
o Giai đoạn III: Viêm túi thừa với viêm phúc mạc mủ
o Giai đoạn IV: Viêm túi thừa với viêm phúc mạc phân.
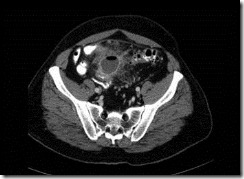
Viêm túi thừa với sự tạo thàng ổ áp xe cạnh đại tràng (Hinchey gđ I)
Phẫu thuật được chỉ định trong khoảng 20-30% trường hợp viêm túi thừa, viêm túi thừa tái đi tái lại là chỉ định phẫu thuật thường gặp.
Cắt bỏ với nối đoạn nguyên phát có thể được cân nhắc cho viêm túi thừa giai đoạn I hoặc II theo Hinchey. Thỉnh thoảng, việc này liên quan đến việc thực hiện một phẫu thuật cắt bỏ chọn lựa sau khi dẫn lưu qua da của một áp xe vùng chậu hoặc áp xe cạnh đại tràng.Thời gian của phẫu thuật cắt bỏ lựa chọn phụ thuộc vào số lượng viêm nhiễm được thấy trên kết quả CT, cũng như trên lâm sàng; tuy nhiên, nó thường được thực hiện vào khoảng 6 tuần sau đợt bệnh cuối cùng. Thủ thuật Hartmann vẫn là phương pháp điều trị được lựa chọn cho Hinchey giai đoạn III và IV.
2. Ung thư trực tràng – đại tràng sigma:
Chỉ định thường gặp tiếp theo của thủ thuật Hartmann là ung thư trực tràng – đại tràng sigma. Các trường hợp carcinome trực tràng – đại tràng sigma bắt buộc phải thực hiện thủ thuật Hartmann là:
o Cấp cứu – Xử trí tắc ruột, thủng ruột, hoặc xuất huyết.
o Chọn lựa – Các tắc nghẽn nguy hiểm đoán trước được, có thể chữa khỏi hoặc làm giảm bớt được.
o Ít gặp hơn, thủ thuật có thể được thực hiện cho các trường hợp thiếu máu đại tràng, xoắn đại tràng, hoặc thủng đại tràng do điều trị trong quá trình nội soi đại tràng hoặc do vật lạ, u lympho, ung thư di căn vào đáy chậu, bệnh Crohn, chấn thương, sarcoma cơ trơn, viêm loét đại tràng, tổn thương do phóng xạ, hoặc tràn khí.
3. Các chỉ định khác:
Thủ thuật Hartmann còn được thực hiện khi cần cắt bỏ đại tràng và đường nối ruột nguyên phát không được thực hiện an toàn. Ví dụ, ở những BN có huyết động học không ổn định trong quá trình phẫu thuật hoặc những BN có tổn thương hệ miễn dịch hay rối loạn dinh dưỡng.
III/ Chống chỉ định:
Có một vài chống chỉ định đối với thủ thuật Hartmann. Trên thực tế, nó thường là thủ thuật được lựa chọn khi những loại phẫu thuật xâm lấn khác có chống chỉ định. Trong các trường hợp chọn lọc, sự tối ưu hóa về y tế đối với tình trạng sức khỏe của BN, cùng với việc kiểm soát phẫu thuật, thường đưa đến 1 thủ thuật Hartmann không cần thiết. Trong tình huống cấp cứu, nơi mà 1 thủ thuật Hartmann thường được thực hiện nhiều nhất, một vài rối loạn hệ thống có thể loại trừ ngay cả thủ thuật này.
Các rối loạn hệ thống gây bất lợi cho việc thực hiện thủ thuật Hartmann bao gồm:
o Hạ huyết áp
o Suy thận
o Đái tháo đường
o Rối loạn dinh dưỡng
o Tổn thương hệ miễn dịch
o Báng bụng
Nếu một BN không ổn định và một cuộc phẫu thuật kéo dài có thể nguy hiểm đến tính mạng thì việc thay thế nên được cân nhắc. Nội soi ổ bụng hoặc rửa phúc mạc qua mổ hở và đặt dẫn lưu trong lúc phẫu thuật để điều trị viêm mủ phúc mạc đã được báo cáo. Nó có thể được thực hiện cùng với việc mở hậu môn nhân tạo hoặc mở thông hồi tràng. Tử vong thấp với thủ thuật này, và lựa chọn của lần mổ trở lại trong tương lai để điều trị triệt để khi BN ổn định hơn nay đã sẵn có.
Sự lựa chọn khác ở BN không ổn định là thực hiện đóng bụng thứ phát (kỳ 2) ( Các tác giả ưa thích hệ thống V.A.C [Vacuum Assisted Closure- Đóng bụng với sự giúp đỡ của chân không] [KCI; San Antonio, TX]) và việc rửa ổ bụng liên tiếp, thường tại giường ở đơn vị chăm sóc đặc biệt (ICU), theo sau bởi điều trị phẫu thuật khi BN phục hồi lại sau khi bị nhiễm trùng huyết.
Các cân nhắc về kĩ thuật:
Khi có thể, liệu pháp chăm sóc dạ dày ruột (EOTN) nên được thực hiện cho BN trước phẫu thuật. Một nghiên cứu bởi Bass và cộng sự đã chỉ ra rằng đánh giá trước phẫu thuật bởi EOTN (bao gồm đánh dấu da và giáo dục BN) làm giảm biến chứng sớm và muộn của hậu môn nhân tạo. CÁc biến chứng sớm được xác định như bất cứ trường hợp bất lợi nào xảy ra trong 30 ngày sau phẫu thuật, biến chứng muộn là những biến chứng xảy ra sau 30 ngày.
Các biến chứng được đưa ra trong nghiên cứu này bao gồm: hoại tử, hẹp, sự thụt vào, sa xuống, nhiễm trùng hoặc thoát vị, các vấn đề tại chỗ, các vấn đề về da, chảy máu. CÁc kết quả được ghi nhận thì quan trọng và chỉ ra rằng tổng tỷ lệ biến chứng giảm từ 44% xuống còn 33%. Tỷ lệ biến chứng sớm giảm từ 32% xuống 23%; tỷ lệ biến chứng muộn giảm từ 12% xuống 9%.
B. CHĂM SÓC QUANH THỦ THUẬT:
Dụng cụ:
Các dụng cụ sau đây cần để thực hiện thủ thuật Hartmann:
o Khay dụng cụ mổ thám sát chuẩn
o Áo mổ và găng tay vô trùng
o Khăn trải vô trùng
o Dung dịch sát trùng da (các tác giả ưa thích CloraPrep [CareFusion; San Diago, CA], chứa 2% chlorhexidine gluconate và 70% isopropyl alcohol)
o Dao mổ số 10
o Dao điện Bovie
o Banh Bookwalter (Codman và Shurtleff; Raynham, MA) hoặc banh tự cố định
o Banh sợi quang học để tạo điểu kiện cho việc quan sát các cấu trức vùng đáy chậu.
o Một vài dạng chỉ và dây buộc, bao gồm Chromic, polyglactin, polypropylene, và polydioxanone.
o Gạc và gạc bụng vô trùng
o Hệ thống hút
o Linear cutting staplers nhiều kích thước (30mm, 60mm, 90mm)
o Dẫn lưu (thường được sử dụng, tác giả ưa thích loại Jackson-Pratt)
o Skin stapler
o Vòng giấy và túi cho hậu môn nhân tạo.
Chuẩn bị BN:
Gây mê toàn thân được chỉ định cho thủ thuật Hartmann. Khi BN đã ngủ và ống nội khí quản đã được đặt, thì BN có thể được đặt vào đúng vị trí. Tư thấ nằm ngửa được chọn lựa. Thông thường, Bn có thể được đặt hơi nằm theo vị trí Trendelenburg để thuận lợi cho việc quan sát các cấu trúc vùng đáy chậu và sự co bóp của ruột non.
Để chắc chắn vị trí giải phẫu chính xác, cánh tay BN nên được để bên canh, với bàn tay đối diện đùi và ngón cái đối diện trong tư thế ngửa lên thoải mái. Tay BN phải được để hoàn toàn trong khăn trải và phải được cố định. Để tránh tổn thương đến các ngón tay của BN, cần để ý không cố định quá chặt.
Tiếp theo, một cái chăn ấm, ví dụ như Bair hugger (Arizant; Eden Prairie, MN), được đặt lên BN từ đường nối 2 vú. Một cái chăn được đặt trên BN từ giữa đùi đến chân và được giữ lại với 1 cái đai an toàn. Điều này quan trong để chắc chắn BN không bị tiếp xúc với kim loại bất cứ lúc nào.
IV/ Kỹ thuật:
Tiếp cận thủ thuật Hartman:
Thủ thuật Hartmann mổ hở được thực hiện như sau:
Mở bụng và quan sát ổ bụng
BN nằm ngửa, rạch bụng đường giữa với dao số 10. Thỉnh thoảng, việc xoay lưỡi dao quanh rốn có thể dẫn đến một đường cắt không đẹp. Vấn đề này có thể được giải quyết bằng cách kéo rốn qua một bên sau khi kẹp nó bằng forcep mô, rồi tạo một đường mổ thẳng. KHi rốn đã được thả ra, đường mổ sẽ uốn cong một cách mềm mại quanh rốn.
Một cách khác để tránh vấn đề này là rạch một đường thẳng ngang qua rốn. làm như vậy sẽ tạo ra 1 đường thẳng, trái ngược lại với đường cong, và điều này sẽ cho kết quả như ý hơn. Rốn có thể được tái tạo lại sau, trong lúc đóng da bụng. Phương pháp này là sự gợi ý của tác giả.
Đường cắt sau đó sẽ được cắt sâu xuống lớp mạc với dao hoặc là dao điện. Ở BN béo phì với một lượng lớn mô dưới da, đường giữa có thể khó tìm thấy . Để thấy dễ dàng hơn, phẫu thuật viên và người phụ mổ mỗi người nên đặt một cái gạc bụng mỗi bên của đường cắt và kéo mạnh ra hai bên (Xem hình bên dưới); việc này sẽ tạo ra một mặt phẳng tương đối vô mạch để mở vào đường giữa.

Sau khi rạch da, gạc bụng sẽ được đặt vào 2 bên vết rạch
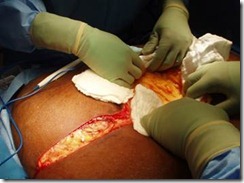
Kéo mạnh ra 2 bên, bộc lộ mặt phẳng vô mạch trong lớp mô dưới da
Sau khi vào được khoang phúc mạc, bụng được kiểm tra để xác định chẩn đoán. Một cái banh tự giữ lớn (self-retaining retractor) (các tác giả ưa thích sử dụng banh Bookwalter hơn) được đặt vào. Cần phải cẩn thận trong việc đặt banh vào ổ bụng.
.
Bộc lộ đại tràng sigma và sàn chậu.
Tiếp theo, BN được đặt hơi nằm ở tư thế Trendelengurg để tạo điều kiện bộc lộ đại tràng sigma và sàn chậu. Ruột non được đẩy lên trên và đặt trên một phần tư bụng trên phải để không làm vướng phẫu trường. Điều này được thực hiện bằng việc bọc ruột non trong một cái khăn ấm và được ẩm và kéo nó ra với mộ trong những cái dao của banh Bookwalter.
Đại tràng sigma sau đó được lấy lên. Với đại tràng được giữ trên tay trái của phẫu thuật viên, bờ đối diện phúc mạc bên ( đường trắng của Toldt) được cắt, và việc bóc tách được thực hiện gần và xa vùng bị tổnt hương, Để thực hiện phẫu thuật cắt đại tràng giải áp, thường cần phải di chuyển đại tràng xuống và đại tràng sigma; đại tràng góc lách thường không cần phải di chuyển thường quy.
Trong các tình huống liên quan đến tình trạng nhiễm trùng nặng (vd: thủng túi thừa viêm), sẽ dễ dàng hơn nếu bắt đầu thủ thuật này trong vùng mà không bị nhiễm và sau đó di chuyển đến vùng bị nhiễm. Nếu có vấn đề trong việc thám sát các cơ quan lân cận, việc bóc táchc ẩn thận bằng tay có thể được sử dụng để tách đại tràng ra khỏi các cấu trúc sau phúc mạc an toàn.
Lúc này, niệu quản phải được xác định. Nó thường được tìm thấy khi băng qua đoạn ĐM chủ tách đôi. CÁc mạch máu sinh dục có thể là điểm đánh dấu hữu ích: khi chúng được xác định, niệu quản có thể được tìm thấy ở gần giữa và sâu bên dưới chúng. Để xác nhận lại cấu trúc đó là niệu quản, ấn nhẹ trên nó với forcep; sẽ thấy nhu động của niệu quản khi nhắc forcep lên. Nếu niệu quản bị tổn thương, mọi cố gắng nên được thực hiện để xác định và sửa chữa trong cuộc phẫu thuật. Trong hầu hết trường hợp, điều này đòi hỏi phải có hội chẩn với bác sĩ chuyên khoa niệu.
Trong một cái bụng gồng cứng, niệu quản có thể khó tìm thấy. Stent niệu quản có thể được đặt để việc xác định được dễ dàng hơn trong tình huống như thế. Mặc dù rõ rang rằng việc đặt stent giúp dễ xác định niệu quảnm nhưng dụng cụ này có ngăn cản tổn thương hay không thì vẫn còn nhiều tranh cãi. Nhiều nhà phẫu thuật đặt stent nếu BN đã có phẫu thuật vùnh chậu trước đây, hay nếu ung thư xâm lấn đến vùng sau phúc mạc, hoặc nếu BN có viêm túi thừa nghiêm trọng.
Phẫu thuật cắt ngang ruột:
Một khi đại tràng sigma và đại tràng xuống được di chuyển đi hoàn toàn, điểm gần của mặt cắt ruột được chọn lựa. Thông thường, điểm này nằm tại chỗ nối giữa đại tràng xuống và đạit rang sigma, đểm này có thể được xác định dựa vào việc quan sát nhánh xuống của động mạch đại tràng phải.
Ở các BN có mạc treo dày, việc quan sát như vậy có thể không thực hiện được. Trong nhũng trường hợp đó, nên di chuyển toàn bộ đại tràng sigma đi nơi khác và thực hiện phẫu thuật cắt đại tràng với đại tràng xuống. Việc phẫu thuật thất bại có thể đặt BN vào tình trạng nguy hiểm do viêm túi thừa tái đi tái lại trong phần còn lại của đại tràng sigma.
Đại tràng xuống sau đó được chia với linear cutting stapler. Mạch máu đại tràng sigma được chia đến chỗ nối trực tràng đại tràng sigma. Trực tràng dược xác định và phân biệt với đại tràng sigma bởi việc mất các dải cơ dọc. Trực tràng sau đó được chia tương tự thong qua mô khỏe mạnh với một cái linear stapler.
Nguyên nhân thường gặp nhất của viêm túi thừa tái đi tái lại sau phẫu thuật cắt đại tràng sigma là việc cắt bỉ không hoàn toàn đại tràng sigma tại bờ gần và xa của nó. Một lần nữa, mọi nỗ lực nên được thực hiện để xác định trực tràng và chắc chắn rằng mặt cắt ngang ở phía xa đã được thực hiện.
Tạo hậu môn nhân tạo:
Bước tiếp theo là thực hiện mở hậu môn nhân tạo. Chỉ khoảng 50-60% phẫu thuật mở hậu môn nhân tạo được chuyển xuống ngày trễ hơn. Theo đó, chăm sóc phải được thực hiện khi thực hiện phẫu thuật. Phẫu thuật này phải được thực hiện tối ưu, và có khả năng duy trì trong một thời gian dài mà không có biến chứng.
Việc di chuyển đại tràng vào lúc này là cần thiết để giúp mang một phần đại tràng xuống lên 2-3cm trên da, mà không căng. Việc di chuyển đại tràng nhiều hơn thì không được mong đợi do nó có thể dẫn đến các lỗ khí dư thừa và tăng nguy cơ sa hay thoát vị quanh lỗ hậu môn nhân tạo.
Đối với tác giả, kỹ thuật được lựa chọn là đặt kẹp Kocher vào lớp mạc và cái kẹp còn lại vào lớp da ngang mức của vùng phẫu thuật đại tràng, nơi mà đã được đánh dấu trước khi phẫu thuật. Phẫu thuật viên, giữ gạc bụng trong lòng bàn tay của tay không thuận, ấn gạc ngược lại với phúc mạc tạng ngang mức này và kéo da lên bằng cách giữ kẹp Kocher với cùng tay đó. .
Một khoang da tròn khoảng 3cm sau đó được lấy đi tại vùng phẫu thuật. tiếp đó, một đường rạch dọc được tạo ra qua lớp mỡ dưới da để bộc lộ bao trực tràng. Bao trực tràng được cắt theo chiều dọc, và sau đó lớp cơ được tách ra để bộc lộ bao trong và phúc mạc. Lúc này, miếng gạc bụng có thể được nhìn thấy dưới phúc mạc.
Phúc mạc được mở với dao điện; gạc bụng ngăn tổn thương cho các cấu trúc trong ổ bụng. Đường rạch nên đủ lớn để lọt 2 ngón tay. Kẹp Babcock được đưa qua da vào trong ổ bụng, sau đó được sự dụng để kẹp các quai ruột chính ở gần. Quai ruột này được man qua thành bụng với sự cẩn thận để chắc chắn nó không bị xoắn hay bị ép chặt.
Đóng bụng và làm hậu môn nhân tạo:
Vết rạch đường giữa phải được đóng trước khi phẫu thuật làm hậu môn nhân tạo hoàn thành. Lớp mạc được đóng với chỉ polydiaxanone. Tỷ lệ lí tưởng của chiều dài chỉ với tỷ lệ chiều dài vết thương là 4:1; các tỷ lệ nhỏ hơn có thể đưa đến việc đóng bụng thất bại. Các tốt để chắc chắn có đủ chỉ là lấy 2 sợi chỉ, 1 bắt đầu từ phần trên của vết thương và 1 từ mặt dưới. 2 sợi chỉsẽ gặp nhau tại giữa vết thương, chắc chắn đủ chiều dài và tránh sử dụng chỉ ngắn tại đầu xa của đường rạch.
Vết rạch đường giữa sau đó được bảo vệ với một cái khan hoặc bởi miếng dán bụng trong khi hậu môn nhân tạo được hoàn tàhnh. Đường chủ yếu được cắt từ hậu m6n nhân tạo. Bốn mũi khâu được đặt vào, 1 tại mỗi mặt của hậu môn nhân tạo (trên, dưới, ngoài và giữa). Các mũi khâu bao gồm một mũi bám chặt vào ruột và một mũi bám chặt vào da. Nhiệm vụ trong việc thực hiện phẫu thuật làm hậu môn nhân tạo, ngược lại với thủ thuật mở thong hồi tràng, là không lộn ruột nhưng để nó bằng phẳng với da. Da sau đó sẽ được đóng với staple da, và việc gắn hậu môn nhân tạo được đặt vào.
Biến chứng của thủ thuật:
Mặc dù thủ thuật Hartmann là một phẫu thuật có nguy cơ tương đối thấp, nhưng các biến chứng là không thể tránh khỏi. Biến chứng thường gặp nhất là nhiễm trùng vết mổ. Các biến chứng khác bao gồm rỉ dịch chân trực tràng, abcess quanh chân trục tràng, thoát vị rò dịch, kích thích vùng da quanh hậu môn nhân tạo, liệt hồi tràng, nứt vết mổ, tổn thương niệu quản, và các hậu quả thong thường khác mà có thể xảy ra trong phẫu thuật (ví dụ: chảy máu, thổnt hương các cấu trúc xung quanh, và biến chứng tim phổi).
Tử vong được ước tính là khoảng 13% nếu viêm mủ phúc mạc hiện diện và có thể cao đến 43% nếu viêm phúc mạc do phân xảy ra.
Nguồn: http://emedicine.medscape.com/article/1535055-overview#showall
SV Trần Thị Ngọc Anh –Tổ 2 – Y2006
Read Full Post »




























Bạn phải đăng nhập để bình luận.