Posts Tagged ‘Trần Thị Ngọc Anh’
Tự lượng giá tuần 6: Áp xe gan
Posted in Tự Lượng Giá, tagged lớp Y2006, tổ 2, tự lượng giá, Trần Thị Ngọc Anh, tuần 6 on Tháng Tư 30, 2012| Leave a Comment »
Bệnh án tiền phẫu tuần 6
Posted in Bệnh án, Bệnh án tiền phẫu, Điều trị (Y6), tagged bệnh án, lớp Y2006, tổ 2, Trần Thị Ngọc Anh, tuần 6 on Tháng Tư 30, 2012| 1 Comment »
I. HÀNH CHÁNH
Bệnh nhân Trần Gia X., nam, 31 tuổi
Địa chỉ: Q5, thành phố Hồ Chí Minh.
Nghề nghiệp: Công nhân
Ngày nhập viện: 12 giờ 35 phút 26/4/2012
II. LÝ DO NHẬP VIỆN
Đau bụng
III. BỆNH SỬ
Bệnh 4 ngày
Cách NV 4 ngày, BN đột ngột sốt lạnh run từng cơn (t0 = 390C), lạnh run xảy ra trước khi sốt khoảng 5-10’ kèm đau hạ sườn (P), đau âm ỉ liên tục, đôi khi đau lan ra sau lưng, không yếu tố tăng giảm đau, BN đi khám bác sĩ tư được cho thuốc, uống thì hạ sốt nhưng hôm sau lại bị sốt lạnh run lại. Bn tiểu vàng sậm, tiêu bình thường, không nôn ói.
Ngày NV, bn đau hạ sườn (P) nhiều hơn, tính chất như trên, vẫn còn sốt lạnh run và tiểu vàng sậm => nhập viện 115.
BN vẫn ăn uống được, không chán ăn, không thấy sụt cân, tiêu bình thường.
- Tình trạng lúc nhập viện:
Sinh hiệu: M =80l/ph , T=380C, HA=110/70 mmHg, NT=20 l/ph
BN tỉnh, thể trạng trung bình, da niêm hồng
Bụng mềm, ấn đau hạ sườn (P), rung gan (+), đề kháng bụng (-)
Cổ mềm, không dấu thần kinh định vị
- Diễn tiến từ lúc NV đến lúc khám:
BN vẫn còn đau âm ỉ HSP, tiểu vàng sậm, hết sốt lạnh run, ăn uống được, tiêu bình thường, không nôn ói.
IV. TIỀN CĂN
1. Bản thân:
Viêm gan siêu vi B 2 năm, tự ý ngưng điều trị 1 năm.
Hút thuốc ít. Uống rượu, bia ít
Chưa ghi nhận bệnh lý ngoại khoa đã phẫu thuật trước đây
Chưa phát hiện tiền căn đái tháo đường và tăng huyết áp.
2. Gia đình:
Chưa ghi nhận bất thường.
V. KHÁM (8h 27/4/2012)
1. Sinh hiệu: Mạch: 90 lần/phút.
Huyết áp: 110/60 mmHg.
Nhiệt độ: 370C.
Nhịp thở: 20 lần/phút.
2. Tổng quát:
– Bệnh nhân tỉnh, tiếp xúc tốt.
– Tổng trạng trung bình.
– Da niêm hồng. Kết mạc mắt không vàng.
– Không phù. Không dấu xuất huyết da niêm
– Hạch ngoại biên không sờ chạm.
3. Ngực:
– Lồng ngực, phổi:
Lồng ngực cân đối, di động đều theo nhịp thở, không co kéo các cơ hô hấp phụ.
Rung thanh đều 2 bên.
Gõ trong 2 bên
Rì rào phế nang êm dịu đều 2 bên.
– Tim:
Mỏm tim ở khoang liên sườn 5, đường trung đòn (T)..
Tim đều, tần số 78 lần/phút, tiếng T1T2 rõ
– Vú: cân đối.
4. Bụng:
– Bụng cân dối, di động theo nhịp thở, không u sẹo.
– Nhụ động ruột: 4 lần/phút.
– Gõ trong. Cầu bàng quang (-)
– Bụng mềm, ấn đau hạ sườn (P). Rung gan (+). Ấn kẽ sườn (+). Gan lách không sờ chạm. Túi mật không sờ chạm.
Không có phản ứng thành bụng, không đề kháng thành bụng. . Chạm thận (-)
5. Các cơ quan khác:
– Sức cơ 5/5, không yếu liệt chi
– Không sưng nóng đỏ đau các khớp, không biến dạng khớp.
– Không gù vẹo côt sống
– Cổ mềm, không dấu thần kinh định vị.
VI. TÓM TẮT BỆNH ÁN
Bệnh nhân nam 31 tuổi nhập viện vì đau bụng.
Triệu chứng cơ năng: bệnh 4 ngày
· Đau bụng âm ỉ liên tục vùng hạ sườn (P)
· Sốt lạnh run từng cơn
· Tiểu vàng sậm
Triệu chứng thực thể:
· Ấn đau hạ sườn (P)
· Rung gan (+). Ấn kẽ sườn (+)
· Không vàng da, vàng mắt
· Gan lách không sờ chạm
Tiền căn: Viêm gan siêu vi B.
- Đặt vấn đề:
Đau bụng âm ỉ HS (P) + Sốt lạnh run
Rung gan (+). Ấn kẽ sườn (+)
Tiền căn VGSV B
VII. CHẨN ĐOÁN:
Chẩn đoán sơ bộ:
Áp xe gan/ VGSV B mạn
Chẩn đoán phân biệt:
Viêm gan cấp / VGSV B mạn
Nhiễm trùng đường mật do sỏi / VGSV B mạn
VIII. BIỆN LUẬN
Rung gan ở BN (+) => các chẩn đoán có thể nghĩ đến:
1. Áp xe gan
2. Viêm túi mật cấp
3. Viêm gan cấp
4. U gan hoại tử
5. Nhiễm trùng đường mật.
o BN có sốt cao lạnh run, rung gan (+), ấn kẽ sườn (+) => chẩn đoán nghĩ đến nhiều nhất là áp xe gan.
o BN có sốt cao lanh run, đau hạ sườn (P) => có thể là viêm túi mật cấp hoặc nhiễm trùng đường mật, viêm gan cấp. Tuy nhiên khám không thấy túi mật to => ít nghĩ viêm túi mật cấp. Lâm sàng không thấy vàng da => ít nghĩ nhiễm trung đường mật. BN có nhiễm HBV các đây 2 năm, bỏ trị => có thể đây là 1 đợt viêm gan cấp trên nền mạn.
o BN trẻ tuổi (31 tuổi), bệnh diễn tiến cấp tính, trước đó BN không có triệu chứng gì lạ, không sụt cân, ăn uống kém => ít nghĩ U gan hoại tử.
IX. ĐỀ NGHỊ CẬN LÂM SÀNG:
XN thường qui: Công thức máu toàn bộ, Sinh hóa Máu: Glucose, BUN, Creatinine, ion đồ, AST, ALT.
Xét nghiệm miễn dịch: HBsAg, Anti HBs, IgM AntiHBc
Chẩn đoán hình ảnh: siêu âm qua ngã hậu môn – trực tràng.
X. KẾT QUẢ CẬN LÂM SÀNG
1. Công thức máu:
| WBC | 15.94 K/uL | RBC | 4.83 M/uL |
| Neu | 74.8% | Hb | 14,4 g/dL |
| Lym | 18,3% | Hct | 42,8% |
| Mono | 6,1% | MCV | 88,6 fL |
| Baso | 0,3% | MCH | 29,8 pg |
| Eso | 0,5% | MCHC | 33,6 g/dL |
| PLT | 229 K/uL |
2. Sinh hóa máu:
Glucose 90 mg/dL
BUN 11.3 mg/dL
Creatinine 1.00 mg/dL
AST 35 U/L
ALT 33 U/L
Bili TT 0.15 mg/dL
Bili TP 1.01 mg/dL
3. Ion đồ:
Na+ 132 mmol/L
K+ 3,3 mmol/L
Cl– 100 mmol/L
4. Miễn dịch:
HbsAg (+) 3.085 S/CO
Anti-HBs (-) 1.32 mIU/ml
Anti HCV (-)
AFP 2.44 ng/mL
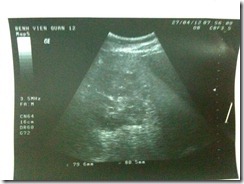
5. Siêu âm bụng màu:
Gan không to, bờ đều, cấu trúc đồng nhất, echo dày giảm âm vùng sâu, vùng gan sát thành bụng có 1 vùng giảm hồi âm, giới hạn không rõ d # 51×45 mm.
Tĩnh mạch cửa không dãn, tĩnh mạch trên gan không dãn
Phổ Doppler dạng sóng bình thường
Túi mật không to, không sỏi
Đường mật trong và ngoài gan không sỏi, không giãn
Kết luận: Áp xe gan (P) – Gan nhiễm mỡ nhẹ
6. CT scan:
Thương tổn choáng chỗ dạng giảm đậm độ ở gan hạ phân thùy V-VI, kích thước khoảng 51x45x50 mm, giới hạn không rõ, có thành tương đối mỏng và có nhiều vách nhỏ bên trong, bắt thuốc cản quang chậm ở thành và vách thì trễ.
Đường mật trong và ngoài gan không giãn, không thấy sỏi đường mật.
Kết luận: Nghĩ Áp xe gan
XI. BIỆN LUẬN CHẨN ĐOÁN
o BN có bạch cầu tăng (15,94 K/uL), Neutrophil chiếm 74,8% => phù hợp bệnh cảnh nhiễm trùng.
o Men gan không tăng, Bilirubin trong giới hạn bình thường => không phù hợp bệnh cảnh viêm gan cấp.
o AFP không tăng => không phù hợp u gan hoại tử.
o Siêu âm túi mật không căng to, đường mật không giãn, không thấy sỏi trong túi mật và dường mật => loại trừ chẩn đoán viêm túi mật cấp và nhiễm trùng đường mật.
Siêu âm vùng gan sát thành bụng có 1 vùng giảm hồi âm, giới hạn không rõ d # 51×45 mm.=> phù hợp chẩn đoán áp xe gan.
o CT scan chỉ có 1 ổ áp xe ở thùy (P) gan => nghĩ nhiều là do amip. Tuy nhiên BN sốt cao (390C), triệu chứng rầm rộ => nghĩ áp xe gan do amip có bội nhiễm
XII. CHẨN ĐOÁN XÁC ĐỊNH
Áp xe gan (P) do amip bội nhiễm / VGSV B mạn
XIII. PHƯƠNG PHÁP ĐIỀU TRỊ
Nội khoa
o Bù nước và điện giải
o Cho BN nhịn ăn.
o Giảm đau ,hạ sốt.
o Kháng sinh
o Chọc hút ổ áp xe, cấy mủ, làm kháng sinh đồ, đặt dẫn lưu ổ áp xe.
o Theo dõi sinh hiệu (mạch, nhiệt độ) mỗi 3 giờ.
Tường trình cấp cứu tuần 6
Posted in Trực cấp cứu, tagged cấp cứu, lớp Y2006, tổ 2, Trần Thị Ngọc Anh, tuần 6 on Tháng Tư 30, 2012| 1 Comment »
I/ Thông tin chung:
– Ngày trực: 27/4/2012
– BS trực: BS Hùng, BS Tuệ, BS Vinh, BS Thanh.
– Số ca mổ: 3 ca mổ ruột thừa.
II/ Tường trình ca tiểu phẫu:
Họ tên BN: Phan văn T , nam, 27 tuổi.
Cơ chế chấn thương: BN bị tai nạn giao thông, té đập đầu xuống đường.
Mô tả vết thương: Vết thương trên chân mày (T) dài khoảng 3cm.
Xử trí: khâu 4 mũi bằng chỉ Nylon 3.O
III/ Tường trình ca lâm sàng:
Bệnh nhân Nguyễn Thế H, nam, 38 tuổi.
Địa chỉ: Hóc Môn, TP HCM.
NV: 9h48’ 27/4/2012 vì đau bụng.
Tóm tắt bệnh sử và thăm khám lâm sàng:
– Bệnh sử: Cách NV 2 ngày, BN đột ngột thấy đau âm ỉ vùng hạ sườn (P), không lan, không yếu tố tang giảm đau. Do đau bụng nhiều nên BN ăn uống kém. BN thấy đi tiểu vàng sậm, không đi tiêu, BN vẫ trung tiện được, sau trung tiện vẫn không giảm đau.
Cách NV 1 ngày, đau tang lên, đau kiểu căng tức lien tục vùng hạ sườn (P), kèm sốt cao lạnh run (không rõ nhiệt độ), BN thấy lạnh run trước khi sốt khoảng 5-10’.
Sáng ngày NV, Bn thấy đau nhiều, tính chất như trên kèm sốt -> NV BV 115.
- Tình trạng lúc NV:
Sinh hiệu: mạch 80 lần/phút, huyết áp: 90/60 mmHg, nhiệt độ: 400C.
Da niêm hồng
Đau hạ sườn (P).
Rung gan (+). Ấn kẽ sườn 9-10-11 (+)
Gan to dưới bờ sườn 3 cm, mật độ mềm.
Không đề kháng, không phản ứng thành bụng.
- Diễn tiến:
BN vẩn còn đau bụng nhiều, còn sốt.
– Tiền căn: Chưa có tiền căn nội – ngoại khoa.
Không hút thuốc, không uống rượu bia.
BN chưa từng có đợt đau bụng nào tương tự lần này trước đây
– Thăm khám lâm sàng: (15h30 27/4/2012)
Sinh hiệu: Mạch: 86 lần/phút, huyết áp: 100/60mmHg,
Nhiệt độ: 38,50C, nhịp thở: 20 lần/phút
Tổng trạng: BN tỉnh, tiếp xúc tốt
Vẻ mặt nhiễm trùng (môi khô, lưỡi dơ, vẻ mệt mỏi)
Niêm hồng.
Không vàng mắt, không vàng da.
Không phù
Không dấu xuất huyết da niêm
Hạch ngoại vi không sờ chạm
Tim: T1, T2 đều rõ, không âm thổi
Phổi: âm phế bào giảm, gõ đục, rung thanh giảm vùng đáy phổi (P).
Bụng cân đối, không u sẹo.
Nhu động ruột 4 lần/phút, âm sắc không tăng
Gõ đục vùng thấp.
Ấn đau nhiều hạ sườn (P).
Rung gan (+). Ấn kẽ sườn 9-10-11 (+)
Gan to dưới bờ sườn 3 cm, mật độ mềm.
Túi mật không sờ chạm.
Các cơ quan khác chưa ghi nhận bất thường.
– Đặt vấn đề:
o Hội chứng nhiễm trùng
o Sốt cao, lạnh run. (400C)
o Đau hạ sườn (P).
o Rung gan (+), ấn kẽ sườn (+)
o Gan to 3 cm dưới bờ sườn (P).
– Biện luận:
o Rung gan ở BN (+) => các chẩn đoán có thể nghĩ đến:
1. Áp xe gan
2. Viêm túi mật cấp
3. Viêm gan cấp
4. U gan hoại tử
5. Nhiễm trùng đường mật.
o BN có sốt cao lạnh run, rung gan (+), ấn kẽ sườn (+) => chẩn đoán nghĩ đến nhiều nhất là áp xe gan.
o BN có sốt cao lanh run, đau hạ sườn (P) => có thể là viêm túi mật cấp hoặc nhiễm trùng đường mật, viêm gan cấp. Tuy nhiên khám không thấy túi mật to => ít nghĩ viêm tú mật cấp. Lâm sang không thấy vàng da => ít nghĩ nhiễm trung đường mật, viêm gan cấp.
o BN trẻ tuổi (38 tuổi), bệnh diễm tiến cấp tính, trước đó BN không có triệu chứng gì lạ, không sụt cân, ăn uống kém => ít nghĩ U gan hoại tử.
– Chẩn đoán sơ bộ: Áp xe gan do vi trùng
Chẩn đoán phân biệt: Viêm túi mật cấp.
Viêm gan cấp
U gan hoại tử
Nhiễm trùng đường mật
– CLS đã có:
o Công thức máu: WBC 20,4 K/uL ( Neu 80,6%)
RBC 4,53 M/uL
Hb 13,1 mg/dL
Hct 39,7%
PLT 197 K/uL
o Đông máu: bình thường
o Sinh hóa máu: AST 177 U/L
ALT 206 U/L
Amylase 24 U/L
Bil TT 0,67 mg/dL
Bil TP 1,34 mg/dL
AFP 2,51 ng/mL
o Siêu âm bụng:
o Gan: Hạ phân thùy V có 1 cấu trúc ECHO kém, không đồng nhất, giới hạn không rõ, d = 79×80 mm. Dịch dưới gan (-), TM cửa không dãn, không huyết khối.
o Hệ mật: Túi mật không sỏi, thành túi mật không dày. Đường mật trong gan không giãn, OMC không giãn.
o Tụy: đồng dạng, không to, ống tụy không giãn.
o Lách: cấu trúc đồng dạng, không to. Dịch dưới lách (-)
o Thận (P), (T) không sỏi, không ứ nước.
o Bàng quang: vách đều, không sỏi.
o Tiền liệt tuyến không to.
o Túi cùng Douglas: dịch (-)
o Dịch màng phổi bên (P): (-)
o Không tăng sinh mạch máu bất thường trong ổ bụng
Kết luận: Áp xe gan
Biện luận CLS:
o BN có bạch cầu tăng (20,4 K/uL), Neutrophil chiếm 80,6% => phù hợp bệnh cảnh nhiễm trùng.
o Men gan tăng nhẹ (khoảng 4 lần) => không phù hợp bệnh cảnh viêm gan cấp.
o AFP không tăng => không phù hợp u gan hoại tử.
o Siêu âm túi mật không căng to, đường mật không giãn, không thấy sỏi trong túi mật và dường mật => loại trừ chẩn đoán viêm túi mật cấp và nhiễm trùng đường mật.
Siêu âm ở gan có 1 khối echo kém, không đồng nhất, giới han không rõ, nghĩ áp xe gan ở hạ phân thùy V => phù hợp chẩn đoán áp xe gan.
o Siêu âm chỉ có 1 ổ áp xe ở thùy (P) gan => nghĩ nhiều là do amip. Tuy nhiên BN sốt cao (400C), triệu chứng rầm rộ => nghĩ áp xe gan do amip có bội nhiễm
– Chẩn đoán xác định: Áp xe gan (P) do amip bội nhiễm
– Phương pháp điều trị tạm thời: Nội khoa
o Bù nước và điện giải
o Cho BN nhịn ăn.
o Giảm đau ,hạ sốt.
o Kháng sinh
o Chọc hút ổ áp xe, cấy mủ, làm kháng sinh đồ, đặt dẫn lưu ổ áp xe.
o Theo dõi sinh hiệu (mạch, nhiệt độ) mỗi 3 giờ.
IV/ Kinh nghiệm lâm sàng:
o Đối với chẩn đoán áp xe gan, dấu hiệu gan to là quan trọng nhất. Do rung gan (+) có thể gặp trong rất nhiều bệnh cảnh như nhiễm trùng đường mật, u gan hoại tử, viêm gan cấp, viêm túi mật cấp,… Triệu chứng ấn kẽ sườn (+) không phải lúc nào cũng xuất hiện, thường chỉ gặp khi áp xe gan nằm sát thành bụng.
o Trường hợp BN đau bụng nhiều, chọc dò + dẫn lưu áp xe gan vừa có tác dụng chẩn đoán tác nhân, vừa để điều trị, làm giảm căng tức bao gan => giảm đau, vừa tránh biến chứng áp xe gan vỡ khi ổ áp xe quá căng.
Chỉ tiêu thực hành tuần 6: Kiến tập thủ thuật chọc dò áp xe gan
Posted in Kiến tập thủ thuật can thiệp, Kiến tập thủ thuật chẩn đoán, Thực hành, tagged lớp Y2006, tổ 2, thực hành, Trần Thị Ngọc Anh, tuần 6 on Tháng Tư 30, 2012| 1 Comment »
I/ Thông tin chung:
Bệnh nhân Nguyễn Thế H, nam, 38 tuổi.
Địa chỉ: Hóc Môn, TP HCM.
NV: 9h48’ 27/4/2012 vì đau bụng.
II/ Tóm tắt bệnh án:
– Bệnh sử:
Cách NV 2 ngày, BN đột ngột thấy đau âm ỉ vùng hạ sườn (P), không lan, không yếu tố tang giảm đau. Do đau bụng nhiều nên BN ăn uống kém. BN thấy đi tiểu vàng sậm, không đi tiêu, BN vẫn trung tiện được, sau trung tiện vẫn không giảm đau.
Cách NV 1 ngày, đau tăng lên, đau kiểu căng tức liên tục vùng hạ sườn (P), kèm sốt cao lạnh run (không rõ nhiệt độ), BN thấy lạnh run trước khi sốt khoảng 5-10’.
Sáng ngày NV, BN thấy đau nhiều, tính chất như trên kèm sốt -> NV BV 115.
- Tình trạng lúc NV:
Sinh hiệu: mạch 80 lần/phút, huyết áp: 90/60 mmHg, nhiệt độ: 400C.
Da niêm hồng
Đau hạ sườn (P).
Rung gan (+). Ấn kẽ sườn 9-10-11 (+)
Gan to dưới bờ sườn 3 cm, mật độ mềm.
Không đề kháng, không phản ứng thành bụng.
– Tiền căn: Chưa ghi nhận tiền căn nội – ngoại khoa.
Không hút thuốc, không uống rượu bia.
BN chưa từng có đợt đau bụng nào tương tự lần này trước đây
– Khám:
Sinh hiệu: Mạch: 86 lần/phút, huyết áp: 100/60mmHg,
Nhiệt độ: 38,50C, nhịp thở: 20 lần/phút
Tổng trạng: BN tỉnh, tiếp xúc tốt
Vẻ mặt nhiễm trùng (môi khô, lưỡi dơ, vẻ mệt mỏi)
Niêm hồng.
Không vàng mắt, không vàng da.
Không phù
Không dấu xuất huyết da niêm
Hạch ngoại vi không sờ chạm
Tim: T1, T2 đều rõ, không âm thổi
Phổi: âm phế bào giảm, gõ đục, rung thanh giảm vùng đáy phổi (P).
Bụng cân đối, không u sẹo.
Nhu động ruột 4 lần/phút, âm sắc không tăng
Gõ đục vùng thấp.
Ấn đau nhiều hạ sườn (P).
Rung gan (+). Ấn kẽ sườn 9-10-11 (+)
Gan to dưới bờ sườn 3 cm, mật độ mềm.
Túi mật không sờ chạm.
Các cơ quan khác chưa ghi nhận bất thường.
– Tóm tắt cận lâm sàng:
Công thức máu: WBC 20,4 K/uL ( Neu 80,6%)
Siêu âm bụng: Áp xe gan
– Chẩn đoán: Áp xe gan (P) do amip bội nhiễm
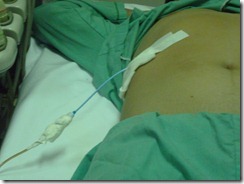
III/ Tường trình thủ thuật:
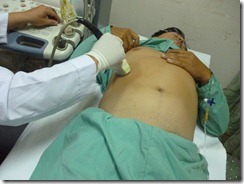
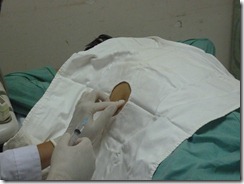
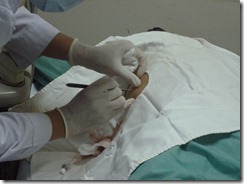
Chọc dò + đặt dẫn lưu áp xe gan dưới hướng dẫn của siêu âm
– Ngày giờ thực hiện: 21h 27/4/2012
– Lý do thực hiện: thủ thuật điều trị và thủ thuật chẩn đoán.
– Các bước thực hiện:
o Bộc lộ vùng bụng BN
o Siêu âm xác định vị trí ổ áp xe
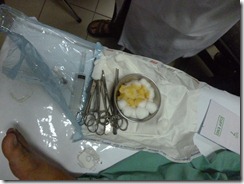
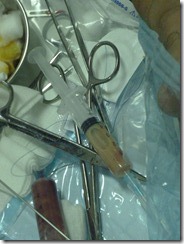
o Chuẩn bị dụng cụ
o Mang găng vô khuẩn.
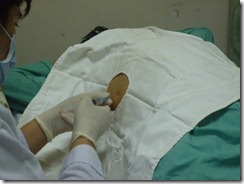
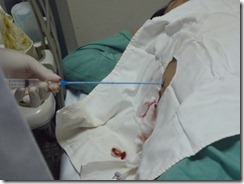
o Xác định vị trí chọc hút: liên sườn VII đường nách trước.
o Sát khuẩn vị trí chọc, sát khuẩn rộng ra thêm 5cm.
o Tê tại chỗ bằng Lidocain 1%
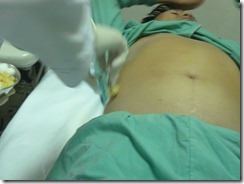
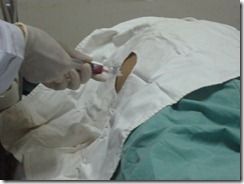
o Đâm kim nhanh, dứt khoát vào vị trí đã chọn, hướng về phía vai trái
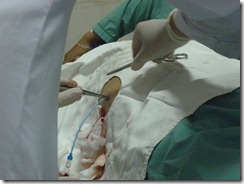
o Rút khoảng 10ml dịch mủ trắng đục => gửi xét nghiệm.
o Rút kim.
o Đặt ống pigtail 8Fr, khâu cố định
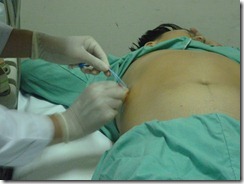
o Sát khuẩn lại
o Băng gạc
o Dọn dẹp dụng cụ.
IV/ Kinh nghiệm lâm sàng:
– Trong quá trình thực hiện thủ thuật, cần gây tê tốt cho bệnh nhân để giảm đau, giảm shock, đồng thời phải luôn quan sát nét mặt bệnh nhân để phát hiện sớm các bất thường.
– Vị trí chọc hút thường là đường nách trước, khoang liên sườn nào thì tùy vào vị trí ổ áp xe mà siêu âm xác định được.
Chuyên đề tuần 6: Áp xe gan hay khối u tân sinh. Khó khăn trong chẩn đoán và phẫu thuật
Posted in Chuyên đề, Gan-mật-tụy-lách, tagged chuyên đề, lớp Y2006, tổ 2, Trần Thị Ngọc Anh, tuần 6 on Tháng Tư 30, 2012| 1 Comment »
I/ Tóm lược:
Carcinoma tế bào gan (HCC) thường liên quan đến nhiễm viêm gan B. Với các khối u khu trú, phẫu thuật cắt gan có thể chữa khỏi. Đây là một trường hợp lạ có sự phối hợp của nhiễm viêm gan B và sán lá gan cùng với carcinoma tế bào gan ở một bệnh nhân nam 50 tuổi ở Thái lan. Bài bàn luận này mô tả sự khó khăn khi đi đến chẩn đoán và chọn lựa phương pháp điều trị phù hợp.
II/ Giới thiệu:
Carcinoma tế bào gan được biết có mối liên hệ chặt chẽ với viêm gan B. Bài báo cáo này đề cập đến một trường hợp hiếm có sự xuất hiện đồng thời của viêm gan B và nhiễm sán lá gan với HCC, đưa đến một thách thức trong chẩn doán và điều trị phẫu thuật.
III/ Ca lâm sàng:
Bệnh nhân nam 50 tuổi ở Thái Lan nhập viện vì đau 1/4 bụng trên (P), vàng da, sụt 4 kg trong vòng 2 tháng và gan to. Bệnh nhân đau bụng nhói từng cơn, đau tăng lên khi hít sâu, không lan và không liên quan đến bữa ăn; kèm đổ mồ hôi ban đêm và sốt 400C. Bệnh nhân không nôn ói, không tiêu chảy và vẫn đi cầu phân vàng, nước tiểu vàng. Chưa ghi nhận tiền căn nội – ngoại khoa, tuy nhiên bố của bệnh nhân chết vì carcinoma túi mật. Bệnh nhân cũng không có tiền căn uống rượu bia. Bệnh nhân còn cho biết ông thường đi du lịch đến Bắc Thái Lan, ăn cá sống, nhưng chưa có ghi nhận bệnh tật có liên quan tại đây.
Khám thực thể ghi nhận có vàng da, bệnh nhân tỉnh, tiếp xúc tốt. Khám tim phổi bình thường. Khám bụng ghi nhận có đau, đề kháng hạ sườn (P), sờ thấy gan to và dấu Murphy dương tính. Không có chướng bụng hay báng bụng. Bệnh nhân có kháng nguyên bề mặt viêm gan B (HBsAg) dương tính với nồng độ virus trung bình – cao 523 277IU/mL. Bệnh nhân cũng có kháng thể lõi ( Anti HBc) và kháng thể Be (Anti HBeAg) dương tính, kháng nguyên Be (HBeAg) âm tính, thể hiện tình trạng nhiễm viêm gan B mạn tính. Bệnh nhân có bất thường trong xét nghiệm chức năng gan bao gồm: bilirubin toàn phần 95 μmol/L, ALP 256 U/L, ALT 267U/L, AST 289U/L, γ-GT 985U/L nhưng albumin bình thường (32g/L) và thời gian prothrombin bình thường (13,1 giây). Công thức máu toàn bộ cho thấy có thiếu máu nhẹ, tăng bạch cầu, bạch cầu đa nhân trung tính = 8,9 x 109/L, bạch cầu ái toan = 9,1 x 109/L và CRP = 223 mg/L.
Siêu âm bụng có cặn bùn túi mật mặc dù không có sỏi, thành túi mật không dày. CT scan bụng cản quang cho thấy có một khối vùng gan (P) liên quan đến hạ phân thùy V đến VIII, kích thước đo được là 10,6cm x 6cm theo truc dọc và 10cm theo trục ngang với thùy móc phì đại ít biểu thị của tình trạng xơ gan bên dưới; có giãn đường mật trong gan, dịch dưới bao gan và phì đại hạch lympho. (hình 1)
Hình 1: CT scan bụng, mặt cắt dọc và ngang.
Chỉ dấu ung thư cho thấy có tăng CA 19-9 807 kU/L (bình thường: <40kU/L), chỉ điểm cho bệnh lí đường mật trong khi AFP là 4kU/L, trong giới hạn bình thường. MRCP cho thấy có khiếm khuyết đổ đầy ở ống gan (P) và (T) (hình 2) và có huyết khối tĩnh mạch cửa.
Hình 2: MRCP cho thấy có khiếm khuyết đổ đầy ở ống gan (P) và (T).
Khối u có tăng đậm độ nhẹ trên hình T2W và có co thắt bao gan, chỉ điểm sang thương xơ hóa (hình 3); có thể là carcinoma túi mật.
Hình 3: MRI bụng T2W, mặt cắt ngang cho thấy có khối u ở gan (P).
ERCP cho thấy có khối chiếm chỗ ở ống gan và có sán lá gan di động. Stent 10Fr được đặt vào, cắt cơ vòng Oddi được thực hiện để dẫn lưu cặn bùn. Lấy mẫu mô qua ERCP thử giải phẫu bệnh cho thấy có mô hoại tử với bạch cầu ái toan, mặc dù không thấy kí sinh trùng. Mẫu phân không xác định được trứng sán, do đó xét nghiệm máu được thực hiện để làm xét nghiệm huyết thanh bao gồm Clonochiasis và Opisthorchiasis ( kết quả còn chưa được xác định vào thời điểm công bố). Kết quả định lượng immunoglobulin toàn phần cho thấy có tăng IgA (7,05g/L) và IgE toàn phần (874 IU/mL), phù hợp với tình trạng nhiễm kí sinh trùng và/hoặc u tân sinh. Bệnh nhân được cho uống 3 liều praziquantel 75mg/kg để diệt kí sinh trùng; ciprofloxacin và metronidazole để điều trị nhiễm trùng đường mật và khởi đầu với Wafarin để điều trị huyết khối tĩnh mạch cửa. Ba tuần sau, các triệu chứng của bệnh nhân được giải quyết và stent được lấy ra, ERCP cho thấy đã dẫn lưu sạch và sán lá gan đã chết. Mặc dù Xquang biểu thị hình ảnh u tân sinh, khả năng là áp xe gan vẫn còn. Vì nguy cơ tiềm ẩn của lan tràn u trong phúc mạc nếu khối u là u tân sinh, nên chỉ định sinh thiết gan không được thực hiện. Thay vào đó bệnh nhân được theo dõi ngoại trú.
Vài tháng sau, bệnh nhân nhập viện vì nhiễm trùng đường mật tái phát. ERCP cho thấy có khiếm khuyết đổ đầy đường mật trong gan (hình 4) và stent mới được đặt để lấy đi cặn bùn. CT scan bụng cho thấy một khối kích thước tương tụ. Theo các thông tin trên, nhóm các bác sĩ sau khi hội chẩn đã quyết định nội soi ổ bụng sinh thiết gan.
Hình 4: ERCP cho thấy có khiếm khuyết đổ đầy trong hệ thống ống gan (T).
Soi kính hiển vi mẩu sinh thiết lõi cho thấy một khối u với cấu trúc bè không rõ ràng, hoại tử điểm và mô đệm nguyên bào sợi. Các tế bào hoại tử phình to, giàu glycogen và có hạt. Nhuộm immunoperoxidase dương tính với Cam 5.2, Hep Par-1 và CEA, cho thấy sang thương giống carcinoma tế bào gan. Phẫu thuất cắt 1/2 gan (P) được thực hiện 1 tuần sau đó; bệnh nhân phục hồi tốt mà không có đợt nhiễm trùng đường mật nào tái diễn.
IV/ Bàn luận:
Vấn đề chính gặp phải trong chẩn đoán và điều trị trường hợp này là nguy cơ tiềm ẩn của việc gieo rắc tế bào ác tính theo đường kim sinh thiết trong sinh thiết gan qua da, với tỷ lệ được báo cáo ước tính khoảng 1%. Điều kiện không thuận tiện để thực hiện sinh thiết gan qua đường tĩnh mạch cảnh do đó các bác sĩ đã quyết định thực hiện sinh thiết qua nội soi ổ bụng. Vì bệnh nhân có nhiễm viêm gan B trước đó, nên đây cũng là nguy cơ bệnh nhân có thể có xơ gan tiềm ẩn và do đó việc phẫu thuật cắt gan đã bị trì hoãn cho đến khi sinh thiết được thực hiện để chắc chắn về bản chất của sang thương. Kết quả sinh thiết thu được cho phép chẩn đoán chính xác và phương pháp điều trị phẫu thuật được lựa chọn.
Trường hợp này là một thách thức trong chẩn đoán vì nhiễm sán lá gan có thể gây ra áp xe gan, carcinoma đường mật và nhiễm trùng đường mật tái phát trong khi tỷ lệ mắc HCC gấp 100 lần ở bệnh nhân nhiễm viêm gan B. Sán lá gan thường gặp ở người bao gồm Clonochis sinensis, Opisthorchis viverrini, Fasciola hepatica và Schistosoma. Nhiễm Schistosoma thường gây các triệu chứng bao gồm nổi mề đay, ho hoặc hắt xì, tiêu chảy và triệu chứng tiết niệu. Nhiễm Opisthorchis và Clonorchis thường gặp ở Đông Nam Á với tỷ lệ lên đến 80% ở một số vùng thường do ăn cá không nấu chín kĩ. Carcinoma đường mật có liên quan đến nhiễm C.senesis ở Trung Quốc và O.viverrini ở Bắc Thái Lan. Người ta cũng biết rằng tại Thái Lan, khoản 79 – 90% dân số nhiễm viêm gan B trước tuổi 40, với tỷ lệ nhiễm mạn tính là 8 – 15%. Những thông tin này cho thấy việc nhiễm sán lá gan và viêm gan B tái đi tái lại nhiều lần có thể liên quan đến lí do nhập viện của bệnh nhân.
Trường hợp này là một trường hợp khó khăn trong chẩn đoán và quyết định phẫu thuật. Điều này đã được giải quyết qua các phương tiện hình ảnh học và sinh thiết để có hướng điều trị phẫu thuật đúng đắn.
Nguồn:
SV Trần Thị Ngọc Anh – Y2006 – Tổ 2














Bạn phải đăng nhập để bình luận.